Причины появления пролежней
Пролежни могут появиться у пациентов любого возраста. Но особенно опасны они для пожилых лежачих больных, так как в зрелом возрасте обменные процессы в организме замедляются, восстановления тканей при длительном сдавливании не происходит. Поэтому при уходе за лежачим пациентом надо особенно тщательно проводить профилактику пролежней и лечение, если избежать их появления не удалось.
Есть несколько причин образования пролежней:

- нарушение правил питания лежачего пациента. Для профилактики пролежней больной должен получать достаточное количество воды. Его пища должна быть сбалансированной, содержать достаточное для его возраста количество белка. При малом количестве воды в организме в первую очередь происходит пересыхание кожи и подкожного слоя. Мера профилактики повреждений кожного покрова – соблюдение гидробаланса и норм белкового обмена;
- недостаточно частая смена положения тела пациента. Одна из ошибок людей, ухаживающих за лежачим больным – недостаточная профилактика, несоблюдение графика смены положения тела. Переворачивать больного для профилактики в состоянии бодрствования надо не реже 1 раза в 2-3 часа. Когда пациент лежит, костные выступы постоянно соприкасаются с поверхностью кровати, вес тела создает избыточное давление в области соприкосновения. Если не переворачивать пациента регулярно, на кожных покровах появятся повреждения, требующие лечения;
- влага. Повышенное потоотделение, неконтролируемая моча, кал создают под телом прикованного к кровати человека влажную среду. Эти биожидкости насыщены патогенными микроорганизмами. Кожа, пропитываясь влагой, более подвержена повреждениям. Для профилактики пролежней надо особенно тщательно проводить гигиенические процедуры у больных при повышенном выделении влаги;
- недостаточная или избыточная масса тела. При малом весе у пациента наблюдается большое количество выпирающих участков тела. Соприкосновение их с поверхностью кровати приводит к постоянному трению, повреждению кожных тканей. Избыточный вес создает увеличенное давление на мягкие ткани, в результате чего на них появляются раны. Для профилактики надо увеличить количество переворачиваний пациентов с недостаточным или избыточным весом;
- сахарный диабет. У больных с таким диагнозом повышено количество глюкозы в крови. Этот микроэлемент повышает чувствительность тканей к трению. Даже у людей, способных передвигаться самостоятельно, на коже от постоянного соприкосновения с одеждой появляются стертости. А любая рана нуждается в лечении и заживает дольше, чем при нормальных показателях сахара. У лежачих больных повышенное количество глюкозы – увеличивающий шанс появления пролежней фактор;
- нарушение болевой восприимчивости дермы. Такое проявление неврологических болезней затрудняет выявление первых признаков пролежней. Итог – профилактика и лечение затрудняется, так как человек не чувствует боли, нарушение кожных покровов обнаруживается слишком поздно. Также опасно другое проявление неврологии – повышенная чувствительность кожи. При ней пролежни проявляются быстрее, лечение идет дольше;
- паралич, подверженность судорогам. Паралич – отсутствие чувствительности тела, при котором пациент не замечает болезненных ощущений, характерных при первых признаках проявления пролежней. Судороги – провоцирующий дополнительное трение кожи о поверхность фактор, из-за которого вероятность появления повреждений на кожных покровах увеличивается. Профилактика заключается в регулярном осмотре и регулярных гигиенических процедурах
Еще одна причина появления пролежней – длительное нахождение в гипсе. Твердый край гипсовой повязки постоянно при любом движении перемещается, натирая соприкасающуюся с ним кожу. Повреждение кожи может образоваться и под некачественно наложенной гипсовой повязкой.
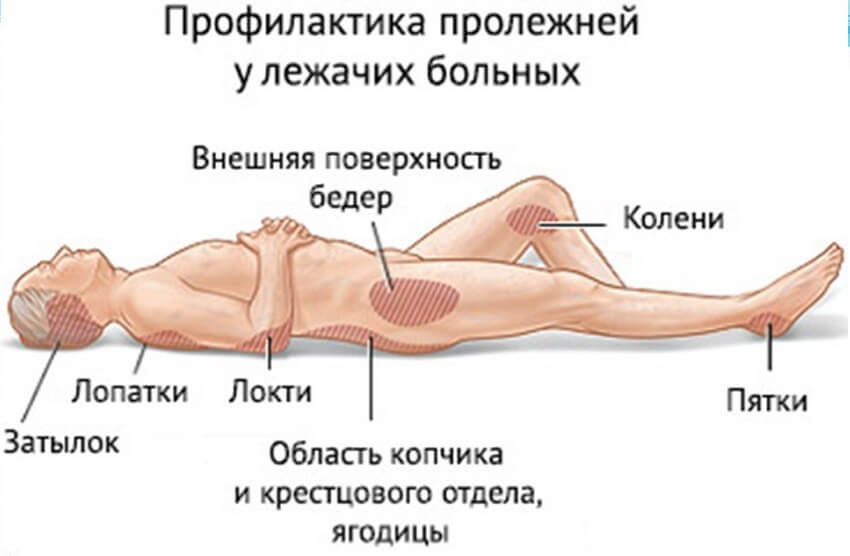
Стадии образования пролежней
Медицина выделяет 4 основных этапа образования пролежней. Сначала повреждение касается только кожи, впоследствии оно расширяется, затрагивая подкожный слой, мягкие ткани, кости. Чем дальше заходит процесс, тем более сложное лечение требуется для их устранения.
Алгоритм появления пролежней:
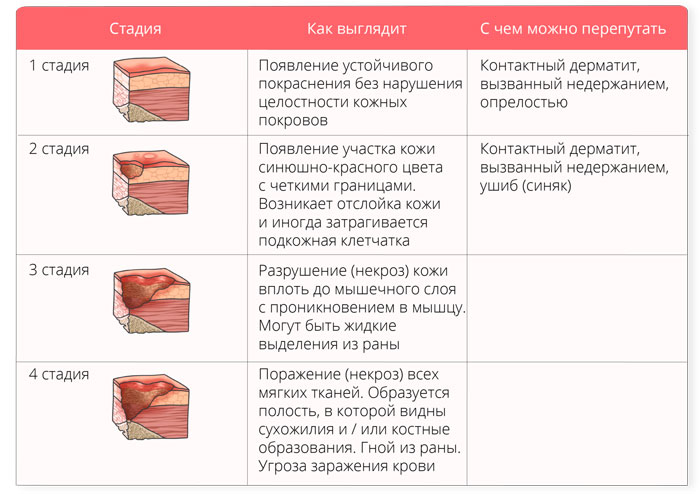
- 1 этап. В местах повышенного давления на кожу появляются яркие пятна, отеки. Кожный покров не поврежден, сильного дискомфорта не ощущается. Определить наличие пролежней на этом этапе можно только при осмотре пациента. Медикаментозного лечения не требуется. Для профилактики достаточно усилить уход за лежачим больным, более тщательно проводить гигиенические мероприятия, чаще переворачивать пациента;
- 2 этап. Целостность кожи нарушается. Повреждение затрагивает не только верхний, но и подкожный слой. Образуются раны, покрытые струпьями. Вокруг поврежденных участков еще не затронутая пролежнями кожа шелушится. Одной профилактики уже недостаточно, требуется лечение;
- 3 этап. Начинается некроз кожной ткани. Видны открытые раны, внутри которых хорошо заметна мышечная ткань. В ранах появляется гной, свищевые проходы. Требуется комплексная терапевтическая схема лечения. В некоторых случаях терапевт назначает консультацию хирурга;
- 4 этап. Поражение костей, сухожилий. Пораженный участок приобретает черный цвет, внутри раны заметно сильное нагноение. На поврежденном участке диагностируется некроз тканей. Рана глубокая, причиняет сильную боль. Лечение не обходится без хирургического вмешательства. 4 этап – самый опасный, может привести к сепсису и гибели пациента.
Любой этап требует консультации с врачом. Только терапевт может определить степень поражения тканей, назначить схему лечения, рассказать о мерах профилактики.
Профилактика и лечение в реабилитационном центре “Исток”
Схема профилактики и лечения пролежней зависит от стадии. Чем на более раннем этапе выявлено наличие поражения, тем более простым и быстрым окажется лечение.
- На 1 этапе важна профилактика. Надо регулярно массировать поврежденные места, надев на руку варежку с мягкой, покрытой ворсом поверхностью. Пациента надо часто переворачивать, дважды в день устраивать воздушные ванны. При повышенном потоотделении помогут обтирания с уксусом. Для приготовления раствора надо развести столовую ложку уксуса в стакане воды. Если больной страдает неконтролируемым мочеиспусканием, надо использовать подгузники для взрослых. В целях профилактики появления новых участков повреждения надо регулярно проводить гигиенические процедуры, менять нательное и постельное белье, следить, чтобы под телом пациента не появлялись складки ткани. Важно наблюдать за влажностью кожи. При повышенном потоотделении больного надо регулярно обтирать сухой тканью из натуральных волокон. Если наблюдается чрезмерная сухость кожи, ее надо увлажнять. Особенно внимательно надо подходить к выбору моющих средств, исключить антибактериальное мыло (оно убивает все бактерии, в том числе полезные).
- На 2 этапе требуется медикаментозное лечение. Поврежденные участки кожи надо регулярно обрабатывать антисептиком (перекись водорода, хлоргексидин). Раны надо прикрывать стерильными салфетками с ранозаживляющим средством. Раны обрабатывают ранозаживляющими мазями (Левомиколь, Актовегин). В некоторых случаях врач может назначить для лечения переливание крови. Также рекомендуют витаминные комплексы и поддерживающие иммунитет средства.
- На 3 этапе медикаментозное лечение назначают только в том случае, если не диагностируется повреждение костной ткани. Если кости повреждены, поможет избавиться от пролежней только хирургическое вмешательство. Терапевтическое лечение включает применение антибиотиков, стимуляторов кровообращения, некролитиков (препаратов, удаляющих омертвевшие ткани), средств, чье основное действие – регенерация кожи.

Основная опасность запущенной стадии пролежней – возможное заражение крови. В ране накапливается гной, который может стать причиной начала гангрены. Мы предоставляем услугу логопед после инсульта, а также проводим другие реабилитационные услуги.
Наш реабилитационный центр принимает на лечение лежачих больных разного возраста с любым диагнозом. Мы предлагаем профессиональный уход, профилактику, лечение пролежней. К нам часто обращаются родственники лежачих больных, которым требуется реабилитация. Квалифицированный уход за такими больными – лучшее средство профилактики пролежней.



























